Φάρμακα για την Οστεοπόρωση
Τι επιλογές υπάρχουν και πώς τα προσεγγίζουμε εξατομικευμένα
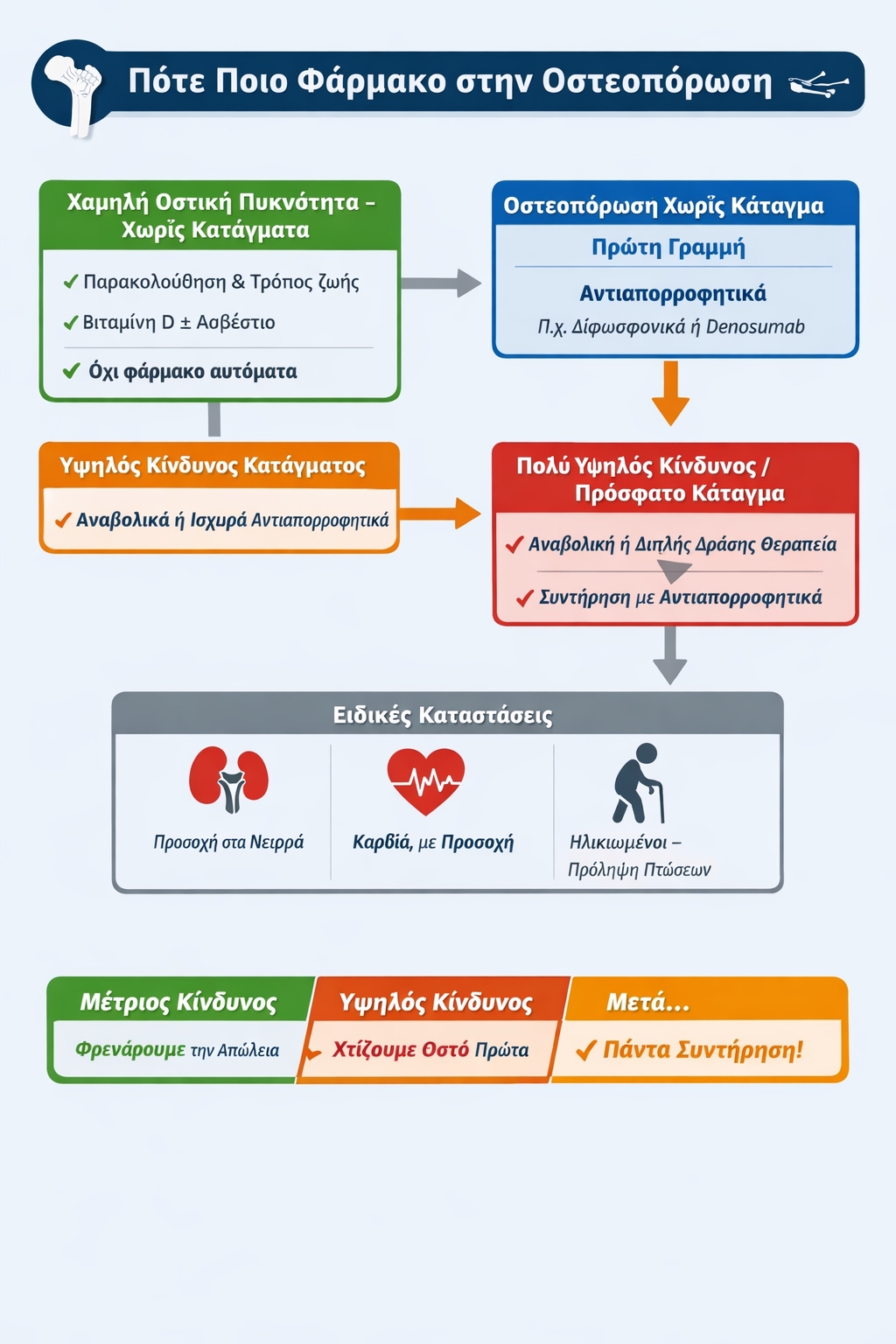
Η φαρμακευτική αντιμετώπιση της οστεοπόρωσης δεν είναι «ένα χάπι για όλους». Η επιλογή θεραπείας βασίζεται στον ατομικό κίνδυνο κατάγματος, την ηλικία, το ιστορικό, τη νεφρική λειτουργία και τις συνοδές παθήσεις.
Σε γενικές γραμμές, τα διαθέσιμα φάρμακα χωρίζονται σε τρεις βασικές κατηγορίες:
1. Αντιαπορροφητικά φάρμακα
(μειώνουν τη δραστηριότητα των οστεοκλαστών και επιβραδύνουν την απώλεια οστού)
Σε αυτή την ομάδα ανήκουν:
-
τα διφωσφονικά
-
το denosumab
-
οι εκλεκτικοί τροποποιητές των οιστρογονικών υποδοχέων (SERMs)
-
η ορμονική θεραπεία υποκατάστασης (σε επιλεγμένες περιπτώσεις)
-
η καλσιτονίνη (πλέον με πολύ περιορισμένο ρόλο)
Αποτελούν συνήθως την πρώτη γραμμή θεραπείας σε ασθενείς με χαμηλή οστική πυκνότητα ή μέτριο κίνδυνο κατάγματος.
2. Αναβολικοί παράγοντες
(διεγείρουν άμεσα τον σχηματισμό νέου οστού από τους οστεοβλάστες)
Περιλαμβάνουν την τεριπαρατίδη και την αμπαλοπαρατίδη.
Χρησιμοποιούνται κυρίως σε άτομα με σοβαρή οστεοπόρωση ή πολλαπλά κατάγματα, όπου απαιτείται «χτίσιμο» νέου οστού και όχι απλώς επιβράδυνση της απώλειας.
3. Φάρμακα διπλής δράσης
Το romosozumab έχει μοναδικό μηχανισμό:
✔ αυξάνει τον σχηματισμό οστού
✔ μειώνει παράλληλα την οστική απορρόφηση
Σε ασθενείς με πολύ υψηλό κίνδυνο κατάγματος μπορεί να χρησιμοποιηθεί ως αρχική θεραπεία, με προσεκτική αξιολόγηση καρδιαγγειακού ιστορικού.
Ασβέστιο και οστεοπόρωση – όχι «αυτόματος πιλότος»
Η χορήγηση συμπληρωμάτων ασβεστίου δεν είναι απαραίτητη σε όλους.
Στόχος είναι επαρκής συνολική ημερήσια πρόσληψη, κατά προτίμηση μέσω διατροφής.
-
Ελάχιστη επάρκεια: περίπου ≥700 mg/ημέρα
-
Συνήθης στόχος σε μετεμμηνοπαυσιακές γυναίκες και ηλικιωμένους: 1000–1200 mg/ημέρα (διατροφή + συμπλήρωμα αν χρειαστεί)
Τα συμπληρώματα ασβεστίου μπορούν να προκαλέσουν γαστρεντερικές ενοχλήσεις και έχουν συσχετιστεί με αυξημένο κίνδυνο νεφρολιθίασης όταν δίνονται χωρίς ένδειξη.
Συμπλήρωμα ασβεστίου έχει θέση μόνο όταν η διαιτητική πρόσληψη είναι ανεπαρκής ή υπάρχουν ειδικοί λόγοι (π.χ. δυσαπορρόφηση, περιοριστική δίαιτα, προχωρημένη ηλικία).
Με απλά λόγια: πρώτα φαγητό, μετά χάπι — αν χρειαστεί.
Βιταμίνη D και οστική υγεία
Όταν τα επίπεδα 25(OH)D είναι χαμηλά, η συμπληρωματική βιταμίνη D είναι απαραίτητη.
Συνήθεις δόσεις συντήρησης:
-
800–1000 IU/ημέρα
-
σε ορισμένες περιπτώσεις έως 2000 IU/ημέρα, ανάλογα με τα εργαστηριακά ευρήματα
Δεν συνιστώνται μεγάλα «bolus» σχήματα (υψηλές μηνιαίες ή ετήσιες δόσεις), καθώς έχουν συσχετιστεί με αυξημένο κίνδυνο πτώσεων και καταγμάτων.
Η καθημερινή σταθερή δόση κερδίζει. Τα πυροτεχνήματα χάνουν.
Συνδυασμός διφωσφονικών και ασβεστίου
Όταν η πρόσληψη ασβεστίου είναι ήδη επαρκής, η προσθήκη συμπληρώματος δεν αυξάνει περαιτέρω την αποτελεσματικότητα των διφωσφονικών.
Άρα:
ασβέστιο μόνο στοχευμένα
όχι ρουτίνα
όχι «έτσι για καλό»
Συμπέρασμα
Η σύγχρονη αντιμετώπιση της οστεοπόρωσης είναι εξατομικευμένη.
Δεν υπάρχει «μαγικό χάπι», υπάρχει σωστή αξιολόγηση, σωστή επιλογή θεραπείας και παρακολούθηση.
Και ναι — το οστό θέλει στρατηγική, όχι απλώς συνταγή
Βιβλιογραφία
-
Cosman F, Crittenden DB, Adachi JD, Binkley N, Czerwinski E, Ferrari S, et al. Romosozumab treatment in postmenopausal women with osteoporosis. N Engl J Med. 2016;375(16):1532-1543. doi:10.1056/NEJMoa1607948
-
Giustina A, Adler RA, Binkley N, Bouillon R, Ebeling PR, Lazaretti-Castro M, et al. Consensus statement on vitamin D status assessment and supplementation. Endocr Rev. 2024;45(2):1-32. doi:10.1210/endrev/bnad014
-
Reid IR, Bolland MJ. Controversies in medicine: the role of calcium and vitamin D supplements in adults. Med J Aust. 2019;211(10):468-473. doi:10.5694/mja2.50328
-
Wong RMY, McGowan B, Chui CSL, Cheung CL. Romosozumab: mechanisms of action, clinical efficacy and cardiovascular safety. Ther Adv Musculoskelet Dis. 2024;16:1-14. doi:10.1177/1759720X241233456
-
National Osteoporosis Guideline Group (NOGG). Clinical guideline for the prevention and treatment of osteoporosis. Updated 2024.